Αρθροπλαστική Ισχίου – Αποκατάσταση


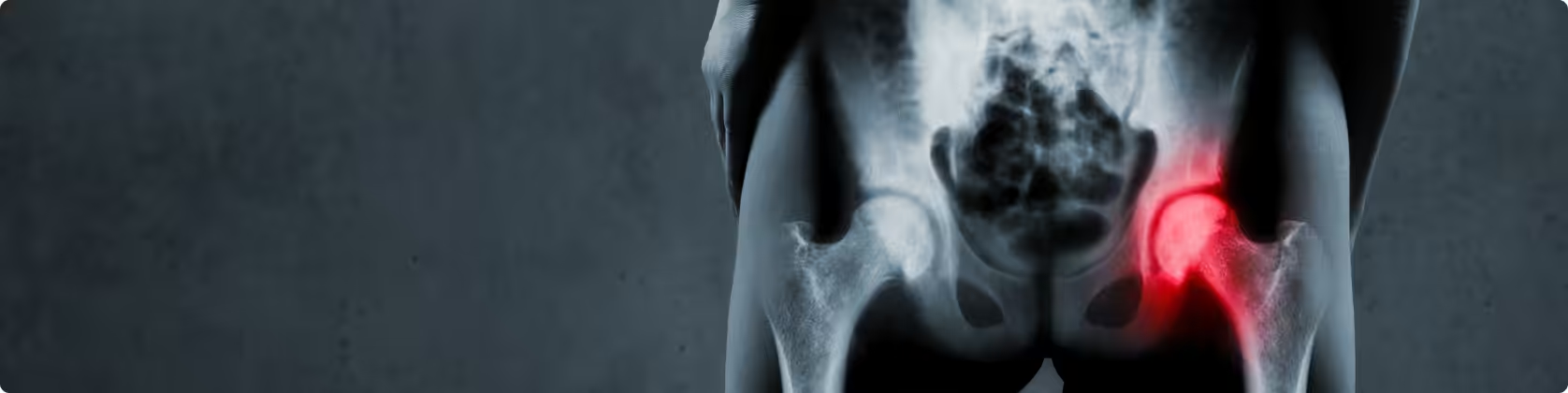
Η ολική αρθροπλαστική ισχίου αποτελεί μία από τις συχνότερα πραγματοποιούμενες ορθοπαιδικές επεμβάσεις. Οι πρώτες απόπειρες αντικατάστασης των αρθιτιδικών επιφανειών του ισχίου χρονολογούνται στη δεκαετία του 1890, ενώ η πρόοδος που έχει σημειωθεί έκτοτε είναι αλματώδης αναφορικά με τις χειρουργικές προσπελάσεις και τεχνικές, τα διαθέσιμα εργαλεία, τα εμφυτεύματα και τα βιοϋλικά κ.ά. Η σύγχρονη ολική αρθροπλαστική ισχίου βασίζεται στις αρχές της “αρθροπλαστικής χαμηλής τριβής” (“low friction arthroplasty”) όπως αυτές περιγράφηκαν και εφαρμόστηκαν πρώτα από τον Sir John Charnley κατά τη δεκαετία του 1960. Στις μέρες μας αποτελεί μία από τις πλέον επιτυχημένες ορθοπαιδικές επεμβάσεις στη φαρέτρα μας. Η κύρια ένδειξη για την εκτέλεση της ολικής αρθροπλαστικής ισχίου είναι η τελικού σταδίου αρθρίτιδα του ισχίου. Η αιτιολογία αυτής μπορεί να είναι είτε άγνωστη (πρόκειται δηλαδή για πρωτοπαθή αρθρίτιδα), είτε δευτεροπαθής λόγω κάποιας άλλης οντότητας που οδηγεί σε καταστροφή της άρθρωσης, όπως τα ενδοθυλακικά κατάγματα του ισχίου (κατάγματα του μηριαίου αυχένα ή υποκεφαλικά κατάγματα), ορισμένα κατάγματα της μηριαίας κεφαλής ή της κοτύλης, η οστεονέκρωση ή άσηπτη νέκρωση της μηριαίας κεφαλής, η δυσπλασία του ισχίου, η κρυσταλλική ή ρευματική αρθροπάθεια, η σηπτική αρθρίτιδα, νεοπλασματικά νοσήματα κλπ.
Η ημιαρθροπλαστική ισχίου, από την άλλη πλευρά, περιλαμβάνει την εμφύτευση ενός μηριαίου προθέματος είτε με, είτε χωρίς τσιμέντο, και στις περισσότερες περιπτώσεις μία διπολική προσθετική κεφαλή, η οποία αποτελείται από μία μικρή μεταλλική κεφαλη που περικλείεται από ένα μεγαλύτερο μεταλλικό κυπέλλιο, τα οποία λειτουργούν σαν ενιαία μονάδα. Η αρθρική επιφάνεια της κοτύλης δεν αντικαθίσταται σε αυτή την τεχνική, οπότε η προσθετική κεφαλή αρθρώνεται απευθείας με την γηγενή κοτύλη με τα δύο συστατικά της πρώτης να ολισθαίνουν και να περιστρέφονται συγχρονισμένα μέσα στην τελευταία.
Ολική αρθροπλαστική και ημιαρθροπλαστική ισχίου
Υπάρχουν δύο κύριες κατηγορίες αρθροπλαστικής ισχίου: η ολική αρθροπλαστική και η ημιαρθοπλαστική. Η ολική αρθροπλαστική συνίσταται στην αντικατάσταση των αρθρικών επιφανειών τόσο της κοτύλης όσο και της μηριαίας κεφαλής από τις αντίστοιχες τους προθέσεις με την παρεμβολή ενός ένθετου (bearing surface – liner), το οποίο μαζί με την προσθετική μηριαία κεφαλή είναι σχεδιασμένο έτσι ώστε να εξασφαλίζει τις βέλτιστες τριβολογικές συνθήκες για την κίνηση της άρθρωσης. Ο συχνότερα χρησιμοποιούμενος τύπος ολικής αρθροπλαστικής ισχίου αποτελείται από ένα μεταλλικό κοτυλιαίο πρόθεμα με ένα πλαστικό (από πολυαιθυλένιο) ή κεραμικό ένθετο και ένα μεταλλικό μηριαίο πρόθεμα με μεταλλική ή κεραμική προσθετική κεφαλή. Στις μέρες μας, η εμπλοκή των προθεμάτων της αρθροπλαστικής με το οστό επιτυγχάνεται συνήθως μέσω τεχνικών χωρίς τσιμέντο (press-fit) με την περιστασιακή χρήση κάποιου κοχλία για ενίσχυση της προσθετικής κοτύλης. Η σταθεροποίηση με τη χρήση οστικού τσιμέντου είναι επίσης δυνατή ή και προτιμητέα σε ορισμένες περιπτώσεις, όπως είναι το εξαιρετικά οστεοπορωτικό οστό ή μετά από ακτινοθεραπεία. Άλλες επιλογές ολικής αρθροπλαστικής ισχίου περιλαμβάνουν τη χρήση διπλής κίνησης ή ακόμα και περιοριστικών ενθέτων.
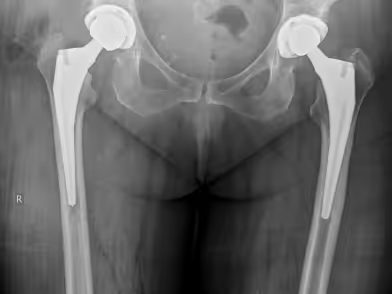
Πριν
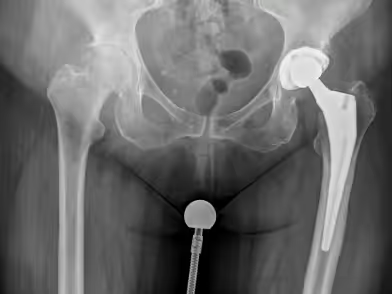
Μετά
Προεγχειρητική Αξιολόγηση και Σχεδιασμός
Η συνήθης προεγχειρητική αξιολόγηση του ασθενούς που προγραμματίζεται για ολική αρθροπλαστική ισχίου περιλαμβάνει πέρα από τη λήψη του ιστορικού και την κλινική εξέταση από το χειρουργό, τη διενέργεια προσθιοπίσθιων ακτινογραφιών σε όρθια θέση (αν είναι δυνατόν) της πυέλου, καθώς και προφίλ ακτινογραφίες του ισχίου, ενώ αποτελεί καλή πρακτική η λήψη ακτινογραφιών του σύστοιχου μηριαίου, ιδίως σε περιπτώσεις προηγούμενων ορθοπαιδικών χειρουργείων πιο περιφερικά. Οι βασικές εργαστηριακές εξετάσεις, ένα ηλεκτροκαρδιογράφημα, μία ακτινογραφία θώρακος καθώς και η προεγχειρητική εκτίμηση από αναισθησιολόγο, αλλά και σε περίπτωση που απαιτείται από καρδιολόγο ή άλλες ειδικότητες, περιλαμβάνονται επίσης σε αυτή τη φάση. Επιπλέον, η χειρουργική ομάδα θα αξιολογήσει τις προεγχειρητικές ακτινογραφίες και θα πραγματοποιήσει μία κατά προσέγγιση μέτρηση των εμφυτευμάτων (tempting) που θα χρησιμοποιηθούν, ώστε να υπολογιστεί το μέγεθος και ο προσανατολισμός τους, η προεγχειρητική διαφορά μήκους των σκελών και το πώς αυτή θα αποκατασταθεί μετά την εμφύτευση της αρθροπλαστικής, καθώς και άλλες τεχνικές λεπτομέρειες. Πριν από το χειρουργείο οι ασθενείς θα ενημερωθούν επίσης για το ενδεχόμενο ανάγκης για μετάγγιση αίματος τόσο διεγχειρητικά όσο και μετεγχειρητικά, ενώ θα τους ζητηθεί και να διαβάσουν και να υπογράψουν με τη βοήθεια και την υποστήριξη της χειρουργικής ομάδας το έντυπο συγκατάθεσης.

Σταμάτα να ζεις με πόνο, βελτίωσε την ποιότητα της ζωής σου!
Χειρουργική Διαδικασία Αρθροπλαστικής Ισχίου
Κατά τη διάρκεια της επέμβασης ο ασθενής τοποθετείται στο χειρουργικό κρεβάτι είτε σε ύπτια, είτε σε πλάγια κατακεκλιμένη θέση, ανάλογα με την προσπέλαση στην άρθρωση του ισχίου που χρησιμοποιείται. Το χειρουργικό πεδίο αποστειρώνεται έτσι ώστε να καλυφθεί μία ευρεία περιοχή γύρω του, περιλαμβάνοντας την κοιλιά έως τον ομφαλό και είτε μόνο το χειρουργούμενο, είτε και τα δύο σκέλη έως την ποδοκνημική. Μετά τη δημιουργία ενός απομονωμένου και αποστειρωμένου χειρουργικού πεδίου με τη βοήθεια σεντονιών, εκτελείται στο δέρμα μια τομή, η θέση της οποίας εξαρτάται από την προσπέλαση που προτιμάται από το χειρουργό. Από την προσπέλαση εξαρτάται επίσης ποια μαλακά μόρια (μύες, τένοντες, τμήματα του αρθρικού θυλάκου κλπ) θα πρέπει να αποκολληθούν έτσι ώστε να φτάσει κάνεις στην άρθρωση του ισχίου.
Από εκεί κι έπειτα, τα χειρουργικά βήματα είναι όμοια ανεξαρτήτως προσπέλασης. Ο μηριαίος αυχένας διατέμνεται με τη χρήση πριονιού στο προκαθορισμένο ύψος και η μηριαία κεφαλή αφαιρείται. Έπειτα, η κοτύλη προετοιμάζεται με τη χρήση ημισφαιρικών γλυφάνων έως το πλέον ταιριαστό μέγεθος και ένα δοκιμαστικό πρόθεμα εισάγεται προκειμένου να ελεγχθεί η σταθερότητά του. Εφόσον είναι σταθερό και πλήρως επικαθήμενο μέσα στην κοτύλη, το τελικό πρόθεμα εμφυτεύεται σφηνωτά (press-fit) με το δοκιμαστικό ένθετο μέσα του. Στη συνέχεια, η προσοχή στρέφεται προς το μηριαίο, του οποίου ο αυλός διανοίγεται και διευρύνεται με τη χρήση ειδικών οστεοτόμων και γλυφάνων, ώστε να χωρέσει η μικρότερη διαθέσιμη ράσπα. Με τη χρήση ρασπών όλο και αυξανόμενου μεγέθους, το μηριαίο προετοιμάζεται έως το σημείο που η τελική ράσπα εμπεριέχεται πλήρως στο κεντρικό κομμάτι του μηριαίου και είναι στροφικά σταθερή. Χρησιμοποιώντας δοκιμαστικό αυχένα και κεφαλή το ισχίο ανατάσσεται και αξιολογείται το εύρος κίνησης του, η σταθερότητα του, η παρουσία πρόσκρουσης καθώς και διαφοράς μήκους μεταξύ των σκελών. Σε αυτή τη φάση της επέμβασης συνιστάται ακτινολογικός έλεγχος της προσθετικής άρθρωσης. Όταν όλες οι ανωτέρω προϋποθέσεις πληρούνται, η άρθρωση εξαρθρώνεται εκ νέου και τα τελικά προθέματα εμφυτεύονται: το ένθετο, το μοιραίο πρόθυμα και η προσθετική κεφάλι. Μετά την τελική ανάταξη της άρθρωσης, το χειρουργικό τραύμα εκπλένεται και εγχύεται με τοπικό αναισθητικό και τρανεξαμικό οξύ για τον έλεγο του μετεγχειρητικού πόνου και της αιμορραγίας αντίστοιχα. Τέλος, το χειρουργικό τραύμα συγκλείεται με ράμματα κατά στρώματα διασφαλίζοντας την αποκατάσταση της συνέχειας όλων των ανατομικών δομών που διακόπηκαν κατά την προσπέλαση.
Μετεγχειρητική Αποκατάσταση
Κατά την άμεση (ενδονοσοκομειακή) μετεγχειρητική περίοδο μετά από μία αρθροπλαστική ισχίου ρουτίνας, οι ασθενείς ξεκινούν να βαδίζουν με πλήρη φόρτιση με τη βοήθεια περιπατητήρα ή δύο βακτηριών. Κάλτσες διαβαθμισμένης συμπίεσης και από του στόματος υποδόρια αντιπηκτική αγωγή χρησιμοποιούνται για 40 μέρες μετεγχειρητικά, ενώ επίσης χορηγείται περιεγχειρητικά και αντιβιοτική αγωγή. Ο έλεγχος του πόνου επιτυγχάνεται μέσω ενδοφλέβιων αρχικά, και στη συνέχεια όταν ο ασθενής επιστρέψει σπίτι, από του στόματος αναλγητικών τα οποία κυρίως περιλαμβάνουν την παρακεταμόλη και κάποιο ήπιο οπιοειδές (π.χ. κωδεΐνη ή τραμαδόλη), καθώς επίσης και κάποιο αντιφλεγμονώδες.
Ανάλογα με το πρωτόκολλο κάθε χειρουργού, στους ασθενείς μπορεί να συνταγογραφούνται μετεγχειρητικά συνεδρίες φυσικοθεραπείας ή και καθόλου φυσικοθεραπεία. Στην πρώτη περίπτωση, περιλαμβάνουν την εκπαίδευση του ασθενούς στη βάδιση με τη χρήση περιπατητήρα ή βακτηρίων μέσα και έξω από το σπίτι, στη χρήση κλιμάκων, στην είσοδο και έξοδο από το αυτοκίνητο, ενώ συνοδεύονται επίσης από προοδευτική κινησιοθεραπεία και ασκήσεις ενδυνάμωσης που περιλαμβάνουν τον κορμό, το ισχίο και το γόνατο. Επιπρόσθετα, είναι απαραίτητο οι ασθενείς να κατανοήσουν και να ακολουθήσουν πιστά τους περιορισμούς που περιγράφονται για τις πρώτες 4 έως 6 μετεγχειρητικές εβδομάδες, έτσι ώστε να αποφευχθεί το εξάρθρημα του ισχίου. Οι περιορισμοί αυτοί ανεξαρτήτως προσπέλασης περιλαμβάνουν την κάμψη του ισχίου πάνω από 90 μοίρες σε οποιαδήποτε θέση (όρθια, κατακεκλιμένη, καθιστή κλπ). Επιπλέον, ανάλογα με τη χειρουργική προσπέλαση που έχει χρησιμοποιηθεί, περιλαμβάνουν ακόμη την αποφυγή της προσαγωγής και έσω στροφής (π.χ. στροφή του ποδιού προς τα έσω κατά το απλό ή το βαθύ κάθισμα, κατάκλιση από τη μία πλευρά χωρίς τη χρήση μαξιλαριού ανάμεσα στους μηρούς) για τις οπίσθιες προσπελάσεις και την απαγωγή και έξω στροφή (π.χ. κάθισμα σταυροπόδι) για την έξω / πλάγια και την πρόσθια-έξω / προσθιοπλάγια προσπέλαση. Εντέλει, η επιστροφή στη βάδιση με πλήρη φόρτιση χωρίς βοήθημα και η οδήγηση αναμένονται κατά τις 4-6 εβδομάδες μετεγχειρητικά οπότε και προγραμματίζεται μια επίσκεψη για κλινικό και ακτινολογικό έλεγχο. Η πλειοψηφία των ασθενών που υποβλήθηκαν σε ολική αρθροπλαστική ισχίου λόγω αρθρίτιδας αναμένεται να “ξεχάσουν” ότι χειρουργήθηκαν στο ισχίο τους μακροπρόθεσμα, ενώ η επιστροφή στις περισσότερες χαμηλών και μέτριων απαιτήσεων αθλητικές δραστηριότητες θεωρείται ασφαλής.
Κλείνοντας, η αρθροπλαστική του ισχίου αποτελεί στις μέρες μας μια ορθοπαιδική επέμβαση ρουτίνας η οποία έχει επιτύχει την ανακούφιση των συμπτωμάτων χιλιάδων ασθενών με αρθρίτιδα του ισχίου αλλά και άλλες παθήσεις. Παρότι μπορεί να πραγματοποιηθεί με διάφορες προσπελάσεις, το σκεπτικό της παραμένει το ίδιο, ενώ μελέτες έχουν καταδείξει εξίσου ικανοποιητικά μακροπρόθεσμα λειτουργικά αποτελέσματα ανεξάρτητα από τη χειρουργική προσπέλαση που χρησιμοποιήθηκε. Τα σύγχρονα πρωτόκολλα μετεγχειρητικής αποκατάστασης δίνουν έμφαση στην άμεση και τουλάχιστον μερική, αν όχι πλήρη, φόρτιση μετά το χειρουργείο καθώς και στην ταχύτερη επιστροφή σε δραστηριότητες της καθημερινότητας, στην εργασία και στην άθληση.
ΔΙΑΒΑΣΤΕ ΠΡΟΣΦΑΤΑ
ΕΠΙΚΟΙΝΩΝΙΑ
Επικοινώνησε με τον γιατρό
να σε καθοδηγήσει σχετικά με τη πάθηση σου, για να επιλέξεις την καλύτερη δυνατή αντιμετώπισή της.
